Vaccini contro il COVID-19: informazioni e opinioni dei pazienti cronici
Pubblicata il 30 gen 2021 • Da Clémence Arnaud
La pandemia di COVID-19 sta colpendo il mondo intero da più di un anno, con più di 2 milioni di persone attualmente uccise dal virus. Lo sviluppo e la commercializzazione dei vaccini sono ora al centro dell'attenzione.
Cos'è un vaccino? Quali sono le tappe dello sviluppo di un vaccino? Quali sono le differenze tra i vaccini contro il COVID-19? Perché la vaccinazione è una strategia per combattere il COVID-19? Cosa pensano i pazienti con malattie croniche? Vi raccontiamo tutto nel nostro articolo!
Sapere tutto sui vaccini:
Cos'è un vaccino? Definizione:
Secondo l'OMS, la definizione di un vaccino è la seguente: "Un vaccino è una preparazione somministrata per indurre l'immunità contro una malattia stimolando la produzione di anticorpi. I vaccini includono sospensioni di microrganismi inattivati o attenuati, o prodotti o derivati di microrganismi".
Diversi tipi di vaccini:
- Vaccini vivi attenuati: sono sviluppati utilizzando virus o batteri che sono stati modificati per renderli meno aggressivi.
- Vaccini inattivati: non contengono l'agente patogeno ma possono contenere:
- Un frammento dell'agente patogeno (epatite B, tetano).
- L'agente patogeno inattivato totalmente (pertosse).
- Una piccola parte dell'agente patogeno, una proteina o l'acido nucleico (RNA o DNA).
Composizione dei vaccini:
Tutti i vaccini sono costituiti da un antigene vaccinale che corrisponde al principio attivo del vaccino. Gli adiuvanti aggiunti ai vaccini aiutano a migliorare la risposta immunitaria (per i vaccini inattivati sono essenziali per ottenere l'immunità) e a fare meno dosi di richiamo per ottenere un'immunità efficace. I sali di alluminio sono i coadiuvanti più comunemente usati. Possono essere utilizzati anche conservanti e stabilizzatori.
Regolamentazione e commercializzazione di un vaccino:
Un vaccino viene sviluppato seguendo le stesse fasi di sperimentazione clinica dello sviluppo di un farmaco.
Potete trovare tutte le informazioni sui test clinici nell'articolo della Rivista Salute: Cos'è uno studio clinico?
Vaccini contro il COVID-19:
La pandemia di SARS-CoV-2, di portata globale, ha spinto l'industria ad impegnarsi nella lotta contro questo virus. Più di 169 progetti di vaccini sono in fase di sviluppo, 26 dei quali sono in fase di test sugli esseri umani.
Per il momento, i due vaccini con un'autorizzazione europea di commercializzazione sono entrambi vaccini a RNA. Entrambi i vaccini sono commercializzati da Moderna e Pfizer/BioNTech.
Cos'è un vaccino a RNA? Definizione:
Il principio della vaccinazione rimane lo stesso, per proteggere l'individuo quando entra in contatto con il coronavirus. Il vaccino conterrà il RNA che permette la produzione della proteina Spike (presente sulla superficie del SARS-CoV-2). È questa proteina che permetterà al virus di entrare nelle nostre cellule e infettarle.
Iniettando il RNA di questa proteina Spike, le cellule situate nel sito di iniezione saranno poi in grado di produrla da sole, portando a una risposta immunitaria e quindi alla protezione dell'individuo contro il coronavirus.
La fragilità delle proteine RNA impone dei vincoli di conservazione, in particolare una temperatura molto bassa (-70°C per il vaccino Pfizer/BioNTech e -20°C per il vaccino Moderna).
Conoscere il vero dal falso sui vaccini a RNA:
Questi vaccini sono più veloci da produrre rispetto ai vaccini usati per altre malattie. Ci sono meno vincoli di lavoro rispetto ai vaccini attenuati o inattivati e le molecole di RNA sono più semplici da sintetizzare rispetto alle molecole di DNA.
Nessuno di questi due vaccini contiene un adiuvante, il che spiega la fragilità dei vaccini, e questo è ciò che permetterà una migliore tolleranza da parte degli individui.
I vaccini a RNA non entrano nel nucleo delle nostre cellule e quindi non entrano mai in contatto con il materiale genetico. Quindi non c'è motivo di preoccuparsi di alterare il nostro genoma e di trasmetterlo alla nostra prole.
Calendario delle vaccinazioni in Italia
Ecco, nel dettaglio, il calendario e le diverse fasi della campagna nazionale di vaccinazione:
- Fase 1: nella prima fase (in corso) che durerà indicativamente fino a marzo 2021, potranno accedere alla somministrazione gli operatori sanitari e sociosanitari (1,4 milioni), i residenti e il personale dei presidi residenziali per anziani (570 mila) e gli anziani con oltre 80 anni di età (4,4 milioni)
- Fase 2: nel secondo step (da aprile a giugno 2021) il vaccino anti-Covid sarà somministrato alle persone di età compresa tra 60 e 79 anni (13,4 milioni), agli italiani affetti da almeno una malattia cronica o con immunodeficienza, ai gruppi sociodemografici a rischio significativamente più elevato di malattia grave o morte, e agli insegnati e al personale scolastico ad altra priorità.
- Fase 3: nella terza fase che durerà indicativamente da luglio a settembre 2021, potranno accedere al vaccino il personale scolastico rimanente, i lavoratori dei servizi essenziali considerati a rischio, il personale di carceri e luoghi di comunità e le persone con patologie di moderata gravità di ogni fascia d'età.
- Fase 4: nell'ultima fase che probabilmente prenderà il via da ottobre 2021 (fino a dicembre) si procederà con la somministrazione del vaccino a tutta la popolazione (con età superiore ai 16 anni) che non ne avrà avuto ancora accesso.
Opinioni dei pazienti affetti da patologie croniche:
Per capire meglio come i pazienti avrebbero reagito all'arrivo dei vaccini COVID-19, Carenity ha condotto un sondaggio che copre il periodo dal 3 dicembre 2020 al 18 gennaio 2021.
Lo scopo del sondaggio era quello di farsi un'idea di come i pazienti si sentissero riguardo alla vaccinazione contro il coronavirus.
I partecipanti a questo studio erano di diverse nazionalità:

Francia | Regno Unito | Stati Uniti
4784 risposte sono state raccolte. Il grafico qui di seguito mostra la distribuzione delle risposte secondo il paese del partecipante.
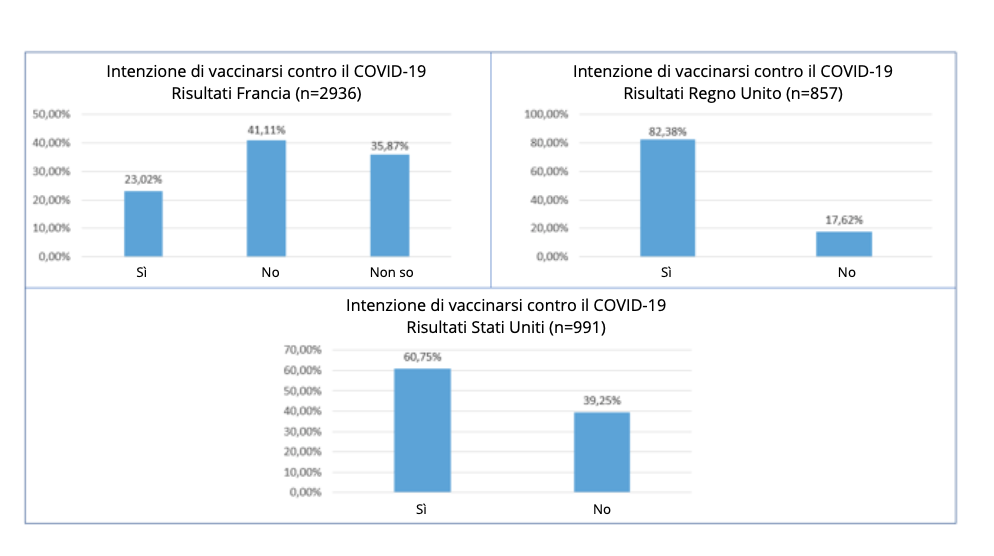
I Francesi sono i pazienti che hanno risposto di più al sondaggio con 2936 risposte.
![]() Poco più del 40% dei francesi non vuole essere vaccinato.
Poco più del 40% dei francesi non vuole essere vaccinato.
Più di ⅓ degli intervistati non sanno se saranno vaccinati.
![]() Solo ¼ degli intervistati desidera essere vaccinato.
Solo ¼ degli intervistati desidera essere vaccinato.
Alcuni intervistati stanno aspettando di ottenere maggiori informazioni attraverso il loro medico, come questo intervistato:
"Ho sempre avuto fiducia nel mio pneumologo, lo consulterei per avere la sua opinione perché non si impegna alla leggera, penso che avrà più informazioni di me per dirmi quale decisione prendere".
Altri intervistati sono stati sorpresi dalla velocità di sviluppo del vaccino rispetto ai vaccini convenzionali. Questo contribuisce all'alta percentuale di persone che non vogliono essere vaccinate.
Per quanto riguarda le risposte dei pazienti del Regno Unito:
![]() Una grande maggioranza con più dell'80% degli intervistati vuole essere vaccinata.
Una grande maggioranza con più dell'80% degli intervistati vuole essere vaccinata.
"Ho intenzione di vaccinarmi se questo mi dà la libertà di uscire perché altrimenti c'è la paura di uscire" ha espresso un intervistato nel Regno Unito
Per i pazienti che vivono negli Stati Uniti, le risposte sono più contrastanti:
![]() Circa il 60% dei pazienti desidera essere vaccinato
Circa il 60% dei pazienti desidera essere vaccinato
![]() e circa il 40% dei pazienti non vuole essere vaccinato.
e circa il 40% dei pazienti non vuole essere vaccinato.
Gli Stati Uniti sono il paese con più casi di coronavirus nel mondo oggi. Gli scambi da paziente a paziente mostrano che alcuni pazienti che hanno già avuto il COVID hanno più probabilità di essere vaccinati.
Un intervistato ha scritto: "Prenderò il vaccino. Voglio essere pronto quando le cose ricominceranno. Voglio vedere la mia famiglia e i miei amici. Voglio vedere mia figlia e mia nipote. È difficile guardare il telegiornale e sentire che delle persone hanno perso la vita".
Vaccinazione COVID-19 e malattie autoimmuni e autoinfiammatorie:
Molti pazienti con malattie croniche si stanno chiedendo se saranno in grado di ricevere il vaccino contro il SARS-CoV-2 e se sono tra gli individui prioritari per la vaccinazione. Questo è il caso dei pazienti con malattie autoimmuni o autoinfiammatorie, che stiamo esaminando oggi.
L'associazione FAI²R ha realizzato un'intervista con il professor Alain FISCHER, medico specializzato in immunologia. Il professor Fischer è anche responsabile della strategia di vaccinazione dello Stato contro il COVID-19 dal 3 dicembre 2020.
I pazienti che soffrono di malattie autoimmuni e autoinfiammatorie come il lupus sono a rischio di complicazioni legate al SARS-CoV-2. La maggior parte di questi pazienti sono in terapia immunosoppressiva, cioè la loro immunità è molto diminuita. La vaccinazione sembra essere un buon modo per prevenire le complicazioni legate al coronavirus in queste popolazioni. I due vaccini a RNA attualmente sul mercato non sono controindicati nei pazienti con malattie autoimmuni o autoinfiammatorie. Il follow-up in questi pazienti dovrà essere aumentato alla luce dei limitati dati scientifici.
È anche importante considerare ogni patologia e ogni trattamento. Per esempio, i pazienti sotto rituximab avranno una numero di linfociti B molto basso. I linfociti B sono le cellule che produrranno anticorpi e saranno quindi responsabili dell'immunità dopo un'iniezione di vaccino. Anche altri meccanismi di immunità giocano un ruolo nella protezione contro il coronavirus, quindi la vaccinazione rimane ancora indicata in questi pazienti.
Questo articolo vi è stato utile?
Condividete la vostra opinione e le vostre domande nei commenti qui di seguito!
Forza a tutte e tutti!
Fonti:
- Vaccin - OMS
- Quels sont les différents types de vaccins ? - Vaccination Info Service
- Composition des vaccins - Vaccination Info Service
- Les vaccins à ARNm susceptibles de modifier notre génome, vraiment ? - Inserm
- Vaccination contre le covid-19: quel calendrier ? Service public
- Vaccination covid 19 et maladies auto-immunes auto-inflammatoires - FAI²R
4 commenti
Ti piacerà anche

Gli auguri della Presidente di Carenity per un 2025 pieno di salute e solidarietà
16 dic 2024 • 5 commenti

 Facebook
Facebook Twitter
Twitter